Migräne und Kopfschmerzen plagen in den Industrieländern ca. 10-15 % der Bevölkerung und betreffen Frauen dreimal häufiger als Männer (in Deutschland 3,7 Mill. Frauen und 2 Mill. Männer). Die Prävalenz bei Kindern und Jugendlichen liegt bei ca. 5 %. Diese Krankheit verursacht starkes Leid, schränkt die Lebensqualität ein und wirkt sich negativ auf das Privat- und Berufsleben aus. Sie gilt als nicht heilbar, weswegen sich ca. die Hälfte der Kopfschmerzpatienten nicht in therapeutischer Behandlung befinden.
Einteilung
Primäre Kopfschmerzen
- Migräne (Frauen sind häufiger betroffen)
- Cluster-Kopfschmerz (Männer sind häufiger betroffen)
Sekundäre Kopfschmerzen
- infektiös, autoimmun
- Hirnblutungen, -tumore
- neuralgisch, traumatisch
- Bluthochdruck, Glaukomanfall etc.
Vorsicht: Im Rahmen von chronischer Migräne und Kopfschmerzen können akute Anfälle anderer Ursache auftreten und zu Fehlbeurteilung führen. Verdächtig sind Symptome, die nicht zum üblichen Beschwerdebild passen und z. B. auf Schlaganfall hinweisen können.
Symptome
- Migräne ohne Aura, einfache Migräne (85 %)
- heftige, pulsierende Kopfschmerzen (halbseitig, Stirn, Schläfe)
- Übelkeit, Erbrechen, Durchfall
- Licht-, Geräuschempfindlichkeit
- Nasenverstopfung, Nasenlaufen
- typisch frühmorgendlicher Beginn über Stunden bis Tage
- Migräne mit Aura, klassische Migräne (15 %)
- Aura = neurologische Symptome
- visuell: Flimmern, Gesichtsfeldausfall, Lichtblitze
- Sprach-, Sensibilitätsstörungen
- kurzzeitige Lähmungen: Halbseitenlähmung
- nach 30-60 Min. folgt der Kopfschmerz oder bleibt aus
- Cluster-Kopfschmerz
- plötzlicher Beginn, mehrmals täglich
- einseitige Schmerzattacke hinter dem Auge
- Horner Syndrom, Tränenfluss, gerötetes Auge
Ursachen Migräne
Das Phänomen Kopfschmerz kann als individuelles multifaktorielles Geschehen verstanden werden. Insofern wirken unterschiedliche Faktoren zusammen, die verschiedene Typen von Migräne hervorbringen.
Patienten mit Migräne leiden häufig unter Magen-Darm-Störungen (Reizdarm, chronisch entzündliche Darmerkrankung). Diese Erkrankungen gehen mit erhöhter Darmpermeabilität (leaky gut) und Entzündungsgeschehen einher. Proentzündliche Zytokine im Blut können infolge Migräneattacken triggern. In einer 2018 in MMW Fortschritte der Medizin veröffentlichten Anwendungsbeobachtung wurden durch die Gabe eines Probiotikums die Anzahl der Kopfschmerztage, sowie die Kopfschmerzintensität und migräneassoziierte Beschwerden reduziert, der Schmerzmittelkonsum halbierte sich [1].
2010 untersuchte Alpay in einer kleinen Studie die Auswirkung einer auf IgG-Antikörpern gegen Lebensmittelantigene fußenden Diät auf den Verlauf von Migräneattacken. Im Vergleich zum Ausgangswert war eine signifikante Verringerung der Anzahl der Kopfschmerztage und der Migräneattacken in der Eliminationszeit zu verzeichnen [2].
Wiederholt hat sich in Studien ein Zusammenhang zwischen Migräne und Schilddrüsenunterfunktion gezeigt, v. a. bei kindlicher Migräne. Eine 2019 im Cephalalgia veröffentlichte Studie zeigte, dass die Häufigkeit der Migräne bei subklinischer Schilddrüsenunterfunktion höher war, als in der Kontrollgruppe [3]. Die Wirkung der Schilddrüsenhormone auf den Stoffwechsel ist tiefgehend und betrifft auch die Aufrechterhaltung des Blutzuckerspiegels.
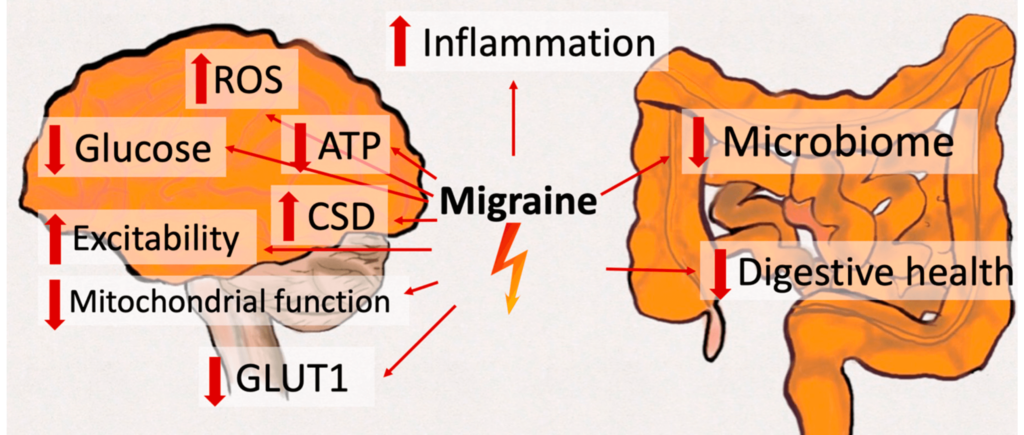
Ein 2019 in Nutrients veröffentlichter Artikel beleuchtet die möglichen Effekte von Ketonkörpern in der Migräneprävention. Es gibt Hinweise, dass Migräneschmerz eine Reaktion auf Energiemangel und/oder oxidativen Stress im zentralen Nervensystem darstellt. Die ketogene Diät ahmt das Fasten nach und führt zur Erhöhung in der Leber gebildeter Ketonkörper, die alternativ (anstelle von Glukose) von den Nervenzellen des Gehirns zur Energiegewinnung genutzt werden können und wahrscheinlich einige der bei Migräne auftretenden Anomalien im Glukosestoffwechsel und -transport umgehen. Insbesondere β-Hydroxybutyrat kann die Mitochondrienfunktion, oxidativen Stress, zerebrale Erregbarkeit, Entzündung und das Darmmikrobiom positiv beeinflussen [4]. Eine Migräne, die durch einen gestörten Glukosestoffwechsel entsteht, hat folgende typische Auslöser: Auftreten in den frühen Morgenstunden, Sport, Auslassen einer Mahlzeit bzw. nach einer kohlenhydratreichen Mahlzeit.
Überblick möglicher Ursachen
- hormonell bei Frauen
- im Rahmen des prämenstruellen Syndroms
- Schilddrüsenunterfunktion
- Histaminintoleranz (HIT)
- Fokus Darm
- Dysbiose mit Histaminproduktion, gestörte Darmbarriere (leaky gut)
- Nahrungsmittelallergie Typ IgG
- Parasitentoxine
- Blutzuckerschwankungen und Unterzuckerung (Hypoglykämie)
- oxidativer/nitrosativer Stress im ZNS
- Schwermetallbelastung
- Mikronährstoffmangel
- Antioxidantienmangel
- Jod-, Eisenmangel
- Leber-Gallenblase
- Störfelder: z. B. Adnexitis
Trigger
Unter den Triggern besitzen biogene Amine (Histamin und Tyramin) eine besondere Bedeutung. Beide Substanzen entstehen in Lebensmitteln durch bakterielle Fermentationsprozesse, z. B. bei der Reifung von Käse, Wein oder Sauerkraut. Weitere Informationen dazu siehe Histaminose: Ursache vieler Beschwerden.
- Nahrungsfaktoren: Tyramin und Histamin
- Rotwein, Käse, Schokolade
- Fisch
- Gewürze (Chili, Pfeffer) und Saucen
- Bananen, Trauben, Pflaumen, Feigen, Zitrusfrüchte
- Tomaten, Bohnen, Auberginen, Avocado
- Lebensmittelzusätze: Glutamat
- chinese-restaurant-syndrom
- klimatische Veränderung, Wetterwechsel
- Stress, Hunger, Schlafmangel
- Medikamente
Diagnose
- Hormondiagnostik per Speichel: Östradiol-Progesteron-Ratio
- Histaminintoleranz: Aktivität der DAO
- Stuhlbefundung: Darmflora, Histamin im Stuhl etc.
- Glukosestoffwechsel, Blutzuckerspiegel, Insulinresistenz (HOMA-Score)
- Leberwerte, Mikronährstoffe, antioxidative Kapazität
Therapie nach Ursache
Behandlungskonzepte sind individuell unterschiedlich und setzen mit geeigneten Therapeutika an den jeweiligen ursächlichen Faktoren an. Der Ablauf der Therapie vollzieht sich oftmals stufenweise.
- alternative Analgetika: CBD, Pestwurz, Mutterkraut, Silberweide
- Ernährung: low carb und ketogene Diät
- Mikronährstofftherapie: Elektrolyte, Omega-3-FS, Coenzym Q10 etc.
- Darmtherapie
- Östrogendominanz regulieren und Progesterontherapie
- Schwermetallentgiftung
- antientzündliche Leber-Galle-Therapie
Studien
1: Migraine prophylaxis with a probiotic. Results of an uncontrolled observational study with 1,020 patients. Andreas Straube, Hilke Müller, Verena Stiegelbauer, Anita Frauwallner.
2: Diet restriction in migraine, based on IgG against foods: a clinical double-blind, randomised, cross-over trial; Kadriye Alpay, Mustafa Ertas, Elif Kocasoy Orhan, Didem Kanca Ustay, Camille Lieners, Betül Baykan.
3: Subclinical hypothyroidism is associated with migraine: A case-control study. Elisa Rubino, Innocenzo Rainero, Francesca Garino, Costanza Vicentini, Flora Govone, Alessandro Vacca, Annalisa Gai, Salvatore Gentile, Guido Govone, Federico Ragazzoni, Lorenzo Pinessi, Maria Teresa Giordana, Paolo Limone.
4: Potential Protective Mechanisms of Ketone Bodies in Migraine Prevention. Elena C. Gross, Rainer J. Klement, Jean Schoenen, Dominic D’Agostino, Dirk Fischer.